 Obecnie w Polsce obserwuje się stały wzrost zachorowań na nowotwory. Rocznie odnotowuje się ponad 16 tysięcy nowych przypadków tej choroby. Wśród nich na drugim miejscu znajduje się rak piersi. Według Krajowego Rejestru Nowotworów rocznie umiera w Polsce ponad 90 tysięcy osób z powodu nowotworów złośliwych. W ostatnich latach rak piersi był przyczyną zgonów ponad pięciu tysięcy Polek rocznie.
Obecnie w Polsce obserwuje się stały wzrost zachorowań na nowotwory. Rocznie odnotowuje się ponad 16 tysięcy nowych przypadków tej choroby. Wśród nich na drugim miejscu znajduje się rak piersi. Według Krajowego Rejestru Nowotworów rocznie umiera w Polsce ponad 90 tysięcy osób z powodu nowotworów złośliwych. W ostatnich latach rak piersi był przyczyną zgonów ponad pięciu tysięcy Polek rocznie.
Jednym z nadrzędnych celów medycyny, także chirurgii jest profilaktyka. Profilaktyka zdrowotna jest definiowana przez Wikipedię jako „działania mające na celu zapobieganie chorobom, poprzez ich wczesne wykrycie i leczenie.” Trochę szerzej termin profilaktyki traktuje Słownik Języka Polskiego z 1997 roku wskazując na to, że są to „działania i środki stosowane w celu zapobiegania chorobom…” i dalej, traktując choroby w kategorii jednego z zagrożeń, definiuje profilaktykę jako „podejmowanie wysiłków w celu ich wyeliminowania lub choćby ograniczenia”.

Tego typu działania są od dawna stosowane w medycynie. Wystarczy wspomnieć o dość popularnej polityce usuwania znamion barwnikowych o podejrzanej strukturze lub występujących w miejscach narażonych na urazy – mimo, że w momencie wycinania nie stwierdza się patologii nowotworowej. Podobnie postępuje się w przypadku osób z zespołem MEN2 usuwając im profilaktycznie tarczycę, czy też wykonując rozległą operację usunięcia jelita grubego (kolektomię) u osób z zespołem rodzinnej polipowatości gruczolakowatej jelita. Rozsądna wydaje się więc taktyka profilaktycznego usuwania gruczołu piersiowego w przypadkach, gdy zachodzi ryzyko wystąpienia w jego obrębie raka piersi.
W tym miejscu warto jednak zwrócić uwagę na odrębność mastektomii wykonywanej z powodu rozpoznanego raka piersi, a mastektomii profilaktycznej. Po pierwsze, w przypadku mastektomii leczniczej usuwa się wielokrotnie całą pierś, czyli gruczoł, tkankę podskórną, skórę wraz z kompleksem brodawka-otoczka sutkowa. Dodatkowo ocenia się węzeł chłonny wartowniczy i jeśli są wskazania, usuwa się też zajęte węzły chłonne pachy. Odmiennie wygląda zakres operacji w przypadku mastektomii profilaktycznej. Tutaj nie usuwa się całej piersi, a jedynie jej część gruczołową z pozostawieniem niewielkiej warstwy tkanki podskórnej, skóry, kompleksu brodawka-otoczka sutkowa. Nie wykonuje się też usunięcia węzłów chłonnych. Jest to więc operacja o mniejszym zakresie. To z jednej strony dobrze, a z drugiej trzeba mieć świadomość, że w przypadku profilaktycznej mastektomii zawsze pozostaje niewielka ilość gruczołu piersiowego. Tak więc nie jest to operacja do końca radykalna. Gdy jednak w tym miejscu powrócimy do cytowanej wcześniej definicji profilaktyki, to stosując tego typu operację rzeczywiście zmniejszamy wystąpienie choroby (w tym wypadku raka piersi), a czasami całkowicie je eliminujemy.
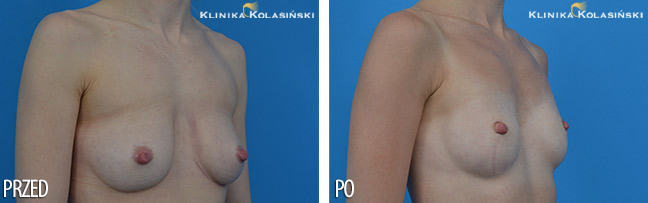
Zdjęcia przed i po
Profilaktyczna mastektomia
Wśród Polek statystycznie już blisko 1/4 stawianych rozpoznań onkologicznych to rak piersi (22,8%).
Mówiąc o profilaktycznej mastektomii nie można przemilczeć trzech najważniejszych zagadnień z nią związanych:
- wskazań do operacji,
- ryzyka związanego z tego typu operacją,
- rekonstrukcji piersi;
Wśród wskazań wymienia się zasadniczo dwie grupy kobiet, które najczęściej rozważają wykonanie profilaktycznej mastektomii:

- kobiety z tzw. rodzinnym występowaniem raka piersi lub te, u których stwierdza się mutację genową BRCA1 lub BRCA2,
- kobiety, u których rozpoznano raka w jednej piersi, będące najczęściej już po jej amputacji, chcące profilaktycznie usunąć pierś drugą;
Wśród kobiet wyróżnia się dwie grupy ryzyka zachorowań na dziedziczną postać raka piersi:
A. Grupa bardzo wysokiego ryzyka
To kobiety, u których istnieje ponad 10-krotnie wyższe ryzyko zachorowań w porównaniu z innymi kobietami. Posiadają one jedną z wymienionych cech:
- potwierdzona mutacja BRCA1 lub BRCA2,
- obciążony wywiad rodzinny, tzn. więcej niż trzy zachorowania u krewnych I i II stopnia (łącznie z prababką),
- krewne I stopnia, u których rozpoznano synchroniczne (jednoczasowe) lub metachroniczne (po upływie co najmniej 2 miesięcy) zachorowanie na raka piersi.
B. Grupa wysokiego ryzyka
To kobiety, u których istnieje 4-10 krotnie wyższe ryzyko zachorowań w porównaniu z innymi kobietami. Nie występuje u nich mutacja BRCA1 lub BRCA2, ale w rodzinie wystąpiły co najmniej dwa zachorowania na raka piersi u krewnych I lub II stopnia przed 50 rokiem życia, lub trzy zachorowania u krewnych I lub II stopnia w dowolnym wieku (łącznie z prababką).
Już blisko 70 tys. osób żyje z diagnozą raka piersi postawioną w ciągu ostatnich 5 lat.
Statystyki wyraźnie pokazują jak bardzo wzrasta ryzyko zachorowania na raka piersi u kobiet z mutacjami BRCA1 lub BRCA2. Co gorsza nasila się ono z wiekiem. Kobieta z mutacją BRCA1 do 40 roku życia ma to ryzyko na poziomie 21%, ale gdy osiągnie wiek 80 lat to ryzyko sięga 84%. Natomiast mutacja BRCA2 daje analogicznie ryzyko zachorowania na raka piersi na poziomie 17% (wiek do 40 lat) i 85% (wiek 80 lat).
Rozumiejąc te zagrożenie Narodowy Program Zwalczania Chorób Nowotworowych finansowany przez Ministerstwo Zdrowia zaleca kobietom posiadającym mutację BRCA1 lub BRCA2:
- od 18 r.ż. – samodzielne badanie piersi,
- od 25 r.ż. – badanie lekarskie piersi co 6-12 miesięcy oraz rezonans magnetyczny raz do roku,
- od 30 r.ż. – badanie lekarskie piersi co 6-12 miesięcy oraz rezonans magnetyczny i mammografię raz do roku,
- od 35 r.ż. – badanie ginekologiczne połączone z USG oraz oznaczaniem białka antygenowego Ca-125 co 6 miesięcy,
- sugerowana jest także terapia lekami tamoksifen i raloksyfen oraz adneksektomia
Profilaktyczna mastektomia nie jest sugerowana i tym samym nie jest ujęta w katalogach NFZ.
Spoglądając na powyższe zalecenia można zadać sobie pytanie jakie są koszty, zarówno finansowe jak i emocjonalne, kobiet u których stwierdza się mutację BRCA1 lub BRCA2 ?

Według danych statystycznych profilaktyczna mastektomia wykonana w grupie kobiet z mutacją BRCA1 lub BRCA2 zmniejsza ryzyko raka piersi o 90%. Dla porównania warto powiedzieć, że adneksektomia (wycięcie jajników i jajowodów) wykonane około 35-40 r.ż. zmniejsza ryzyko rozwoju raka piersi o 50%.
Te dane skłaniają do konkluzji, że w przypadku rozpoznania mutacji BRCA1 lub BRCA2 istnieje mocne uzasadnienie wykonywania profilaktycznej mastektomii. Oczywiście decyzję o takim zabiegu może podjąć jedynie kobieta, u której tę mutację rozpoznano. Lekarze różnej specjalności, a zwłaszcza onkolodzy mogą jedynie służyć kobiecie radą w tym względzie. Dobrze jest jeśli w procesie podejmowania decyzji bierze udział psycholog, bowiem może on stanowić profesjonalne wsparcie dla kobiety w zakresie samego procesu podejmowania takiej decyzji.
Co roku notuje się ponad 16,5 tys. nowych zachorowań na ten nowotwór.
Drugostronna profilaktyczna mastektomia
Nieco odmienna sytuacja jest w przypadku rozważania wskazań do profilaktycznej mastektomii, gdy rozpoznano, a najczęściej już zoperowano drugą pierś z powodu raka. W statystykach zauważalny jest wzrost wykonywania w takich sytuacjach profilaktycznej mastektomii piersi drugiej. Aż 72% kobiet wskazuje jako powód obawę przed rakiem drugiej piersi. Co ciekawe dokładne badania statystyczne nie wykazują zdecydowanej korzyści płynącej z wykonania tego zabiegu w postaci różnicy średniego przeżycia kobiet z jednostronnym rakiem piersi i drugostronną profilaktyczną mastektomią, a kobietami, które mimo wykonanej mastektomii piersi z rozpoznanym rakiem nie zdecydowały się na profilaktyczną mastektomię piersi drugiej. W skali 20 lat ta różnica wynosi 0,08-0,59 roku. Jednak to co przede wszystkim motywuje kobiety z jednostronnym rakiem piersi do wykonania profilaktycznej mastektomii piersi drugiej jest lęk, permanentny stres wynikający ze świadomości zagrożenia poparty koniecznością stałych badań kontrolnych najczęściej w ośrodkach onkologicznych. Przekraczanie progu szpitala, który jednoznacznie kojarzy się kobiecie z chorobą nowotworową nie może budować dobrego nastroju.
Zatem cytując profesora Zbigniewa Noweckiego* z Kliniki Nowotworów Piersi i Chirurgii Rekonstrukcyjnej Centrum Onkologii im. Marii Skłodowskiej-Curie w Warszawie można stwierdzić, że „Profilaktyczna drugostronna mastektomia nie wynika ze wskazań onkologicznych, lecz jest decyzją chorej wypływającą z jej przekonań, a nie stosownej wiedzy medycznej.”
Reasumując wskazania do wykonania profilaktycznej mastektomii należy stwierdzić, że w przypadku kobiet z mutacjami BRCA1 albo BRCA2 lub rodzinnym występowaniem raka piersi istnieje w tym względzie uzasadnienie onkologiczne, a w przypadku sporadycznego występowania raka piersi drugostronna profilaktyczna mastektomia nie posiada uzasadnienia onkologicznego i może być wykonywana na podstawie przekonań samej pacjentki.
Profilaktyczna mastektomia nie daje stu procentowej pewności zapobiegania wystąpienia raka piersi.
*Wystąpienie podczas XV Zjazdu Polskiego Towarzystwa Chirurgii Plastycznej, Rekonstrukcyjnej i Estetycznej, Sopot, 17.10.2015
W ciągu najbliższych 10 lat liczba kobiet, które co roku zachorują na ten nowotwór, będzie rosła i przekroczy 20 tys. rocznie.
Ryzyko związane z wykonaniem profilaktycznej mastektomii*
Profilaktyczna mastektomia nie jest operacją pozbawioną ryzyka. Mimo, że ma ona charakter planowy i pacjentka jest do zabiegu przygotowywana, to jednak istnieje tutaj ryzyko wystąpienia powikłań. Każda pacjentka rozważająca tego typu zabieg musi być o tym ryzyku poinformowana.
Do najczęstszych powikłań należą:
- martwica skóry – 29,9%
- zakażenie rany – 17,0%
- nadmierna utrata krwi – 9,0%
- krwiak – 8,1%
- wypływ chłonki – 7,6%
- rozejście rany – 3,6%
Ponadto, jak w każdej rozległej operacji, istnieje ryzyko powikłań zakrzepowo zatorowych szacowane tutaj na 1,3%.
Chirurg wykonujący profilaktyczną mastektomię dokłada wszelkich starań by zmniejszyć zakres występowania powyższych powikłań, jednak sama istota operacji i konieczność zachowania jak największej radykalności sama w sobie niesie ryzyko. Stąd pacjentka rozważająca podjęcie decyzji dotyczącej profilaktycznej mastektomii musi mieć świadomość tych zagrożeń, a co ważniejsze musi rozpatrywać ten zabieg w kategorii leczniczej, a nie kosmetycznej. Stąd zalecane jest, by oprócz rozmowy z chirurgiem onkologiem miała miejsce także konsultacja psychologiczna. Dzięki niej pacjentka będzie mogła lepiej ocenić wszystkie argumenty za i przeciw wykonaniu u siebie zabiegu profilaktycznej mastektomii.
*Na podstawie badań przeprowadzonych w Szwecji u kobiet z obustronną profilaktyczną mastektomią, opublikowanych w Ann.Surg. 2011;253:1147-1154
Liczba zgonów z powodu raka piersi utrzymuje się na tym samym poziomie, co oznacza, że coraz więcej kobiet w Polsce żyje z rakiem piersi, na który zachorowały.
Rekonstrukcja piersi

Zabieg profilaktycznej mastektomii wiąże się najczęściej z jednoczasową rekonstrukcją piersi. Bywa też tak, że pacjentka rezygnuje z tego typu procedury lub odkłada ją na plan dalszy. Najczęściej jednak podczas tej samej operacji wykonywane jest usunięcie gruczołu piersiowego z jednoczesnym odtworzeniem piersi. Nie jest to zadanie łatwe, bowiem po usunięciu gruczołu powstaje rozległy ubytek (pustka), który należy wypełnić. Stosuje się do tego zarówno implanty, jak i tkanki własne.
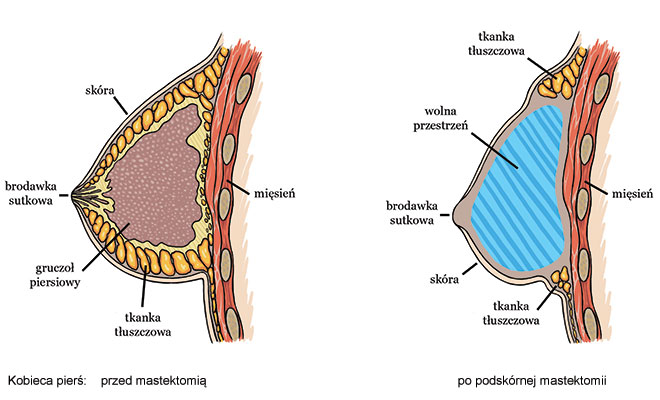
Najczęstszym sposobem rekonstrukcji piersi po profilaktycznej mastektomii jest operacja z użyciem implantu. Jego wybór jest ogromnie ważny bowiem musi on odpowiadać anatomii pacjentki, a także jej oczekiwaniom. Użycie implantu anatomicznego jest w tym wypadku najbardziej uzasadnione, bowiem pierś pozbawiona gruczołu i tkanki podskórnej wymaga ponownego ukształtowania. Zastosowanie implantu okrągłego może w takiej sytuacji dać efekt sztuczny, nienaturalny określany często przez pacjentki jako efekt „piłki”. Ponadto bardzo skąpa tkanka podskórna powoduje, że wszystkie niedoskonałości, zmarszczenia implantu mogą być widoczne. Pacjentka decydująca się na zabieg rekonstrukcji piersi po mastektomii musi być świadoma tego faktu i nie oczekiwać efektu takiego jak po „zwyczajnym” zabiegu powiększenia piersi, gdy implant jest pokryty odpowiedniej grubości tkanką podskórną (tłuszczową) i gruczołem piersiowym.
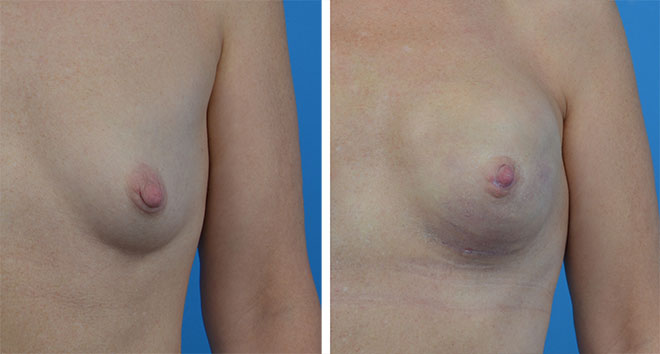
Pierś pacjentki przed profilaktyczną mastektomią i po podskórnej mastektomii połączonej z rekonstrukcją piersi implantem anatomicznym.
Rak piersi rozpoznawany był najczęściej u kobiet w wieku 50–69 lat.
Drugim niezmiernie trudnym zagadnieniem jest wystąpienie wyraźnego uskoku pomiędzy skórą pokrywającą implant (pozbawioną większości tkanki podskórnej), a skórą otaczającą pierś (z zachowaną tkanką podskórną).
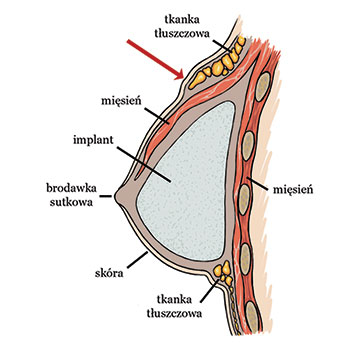
Pierś po podskórnej mastektomii zrekonstruowana przy użyciu implantu. Czerwoną strzałką zaznaczono uskok w górnym biegunie piersi spowodowany różną grubością tkanki podskórnej.

Chirurg rekonstruujący pierś stara się złagodzić te objawy poprzez umieszczanie implantu pod mięśniem piersiowym większym oraz stosując przeszczep własnego tłuszczu w przestrzeń podskórną nad implantem. Bywa, że zabieg przeszczepu tłuszczu i modelowania skóry trzeba wykonać kilkakrotnie by uzyskać satysfakcjonujący efekt. Celem lepszego pokrycia implantu przez tkanki stosuje się także plastyki z zastosowaniem mięśnia najszerszego grzbietu (LD), różnego rodzaju siatki syntetyczne oraz implanty biologiczne. Są to rozwiązania kosztowne, choć wielokrotnie bardzo przydatne w tego typu zabiegach.
W przypadku piersi opadających zabieg rekonstrukcyjny jest uzupełniany podniesieniem piersi z redukcją nadmiaru skóry. W tym przypadku kompleks brodawka sutkowa-otoczka jest przenoszony ku górze na unaczynionej szypule.
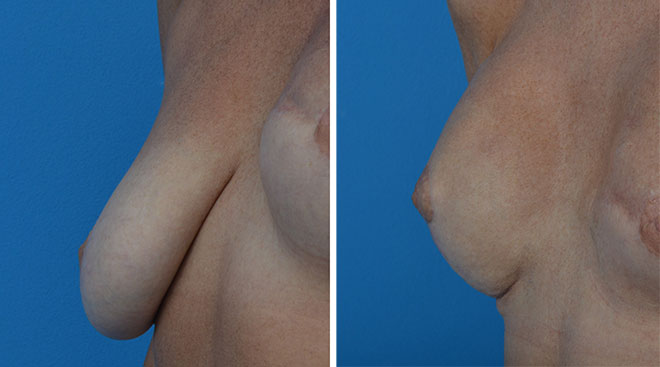
Pierś opadająca przed i po operacji profilaktycznej mastektomii połączonej z zabiegiem podniesienia piersi i wszczepienia implantu anatomicznego.
Rośnie liczba przypadków diagnozowanych u kobiet młodszych – w wieku 20-49 lat zachorowalność na raka piersi wzrosła u kobiet prawie 2-krotnie w ciągu ostatnich 30 lat; oznacza to, że rak piersi coraz częściej dotyka kobiet w pełni aktywnych w życiu zawodowym, rodzinnym i społecznym.
Ryzyko powikłań
Zabiegi rekonstrukcji piersi z użyciem implantu po profilaktycznej mastektomii niosą ze sobą ryzyko powikłań*, którego skala jest większa niż przy „zwykłych” zabiegach powiększania piersi. Odsetek wszystkich możliwych powikłań sięga 29,8% ! Wśród nich najczęstsze jest ryzyko rozwoju grubej torebki włóknistej dookoła implantu (13,9%), poza tym istnieje zwiększone ryzyko krwawienia, infekcji, widocznych nierówności czy rotacji implantu. Implant nie jest też produktem o nielimitowanej w czasie jakości. Nawet produkty najlepszych firm mogą po wielu latach „codziennego używania” podlegać ryzyku nieszczelności powłoki. Tego typu ryzyko szacuje się na 6,7%. By zapewnić pacjentkom poczucie bezpieczeństwa najlepsi producenci implantów obejmują je polityką bezterminowej gwarancji, co nie może być mylone z zapewnieniem o bezterminowej bezawaryjności.
Drugim sposobem rekonstrukcji piersi po profilaktycznej mastektomii jest zastosowanie tkanek własnych. W tym wypadku najczęściej stosuje się operacje z użyciem płatów LD, TRAM, DIEP lub SIEA. Są to procedury bardziej skomplikowane niż rekonstrukcje z użyciem implantów. Ponadto ryzyko powikłań* sięga tutaj poziomu 58,3%. Stąd pacjentki poddające się operacji profilaktycznej mastektomii zdecydowanie rzadziej korzystają z tego typu procedur.
*Na podstawie badań przeprowadzonych w Szwecji u kobiet z obustronną profilaktyczną mastektomią, opublikowanych w Ann.Surg. 2011;253:1147-1154
Wskaźniki dla różnych krajów dowodzą, że polski system opieki onkologicznej w porównaniu do innych państw europejskich jest nieefektywny w zakresie opieki klinicznej i skuteczności leczenia raka piersi. Polki mają istotnie niższe szanse na przeżycie pierwszych pięciu lat po zdiagnozowaniu raka piersi, niż większość Europejek.

Spore nadzieje pokłada się w rekonstrukcji piersi z użyciem przeszczepu własnej tkanki tłuszczowej. Może być to w przyszłości zabieg spełniający oczekiwania lekarzy i pacjentek. Już dziś znacznie poprawia efekty leczenia z użyciem implantów i własnych tkanek.
Zrekonstruowanie piersi po profilaktycznej mastektomii często nie kończy całego procesu leczenia. Bywa bowiem, że po kilku miesiącach trzeba jeszcze raz powrócić do oceny estetycznej obu piersi i rozważyć wykonanie zabiegów symetryzacji, tak by w ostatecznym efekcie kobieta mogła z radością spoglądać na swój biust.
Zabiegi profilaktycznej mastektomii cieszą się coraz większym zainteresowaniem kobiet. Wszak piersi pełnią w życiu kobiety różne role, nie tylko te związane z karmieniem potomstwa. Zrozumiałe jest więc to, że kobieta w każdym okresie swojego życia ma prawo oczekiwać ładnych piersi stanowiących niezaprzeczalny atrybut swojej płci. Współczesna chirurgia onkologiczna w połączeniu z chirurgią plastyczną stwarzają coraz lepsze warunki spełnienia tych oczekiwań przy coraz większym poziomie bezpieczeństwa onkologicznego. Decyzja dotycząca poddaniu się operacji profilaktycznej mastektomii jest bardzo poważna i musi pozostać w gestii kobiety.
Dr med. Jerzy Kolasiński
Na podstawie:
- Wystąpienia Prof. dr hab.med. Zbigniewa Noweckiego podczas XV Zjazdu Polskiego Towarzystwa Chirurgii Plastycznej, Rekonstrukcyjnej i Estetycznej, Sopot, 17.10.2015
- Ann Surg Oncol (2014) ;21:1260-1266
- Annals of Surgical Oncology 12(12): 1037-1033m DOI: 10.1245/ASO.2005.11.027
- Ann Surg 2011;253:1147-1154
- Salhab et al. BMC Women’s Health 2010, 10:28 http://www.biomedcentral.com/1472-6874/10/28
- De Felice, Ann.Surg.Oncol.2015
- J Clin Oncol 29:2993-3000. 2011
- Ann Surg Oncol (2010) 17:330-337
- Ann Surg Oncol (2011) 18:1356-1363
- J Clin Oncol 23:7849-7856 2005
- Rosenberg Ann Surg. Oncol. 2015
- Ann Surg Oncol 2012;19:2600-2606
- JNCI J Nati Cancer Inst (2014) 106(8): dju160 doi:10.1093jnci/dju160
- Linków zaznaczonych w tekście
- Z raportu: Rak Piersi w Polsce
